代謝症候群:ウエストサイズ、中性脂肪、血糖コントロールの関係
- 三浦 梨沙
- 12 2月 2026
- 8 コメント
代謝症候群は、単なる肥満や高血糖、高脂血症とは違う、体の中での複数の異常が重なった状態です。この状態は、心臓病や脳卒中、糖尿病のリスクを急激に高めます。特に、ウエストの太さ、中性脂肪の値、そして血糖値の3つが、この病気の核心をなしています。これら3つの要素がどれも正常でない場合、体はすでに深刻な状態に陥っている可能性があります。
代謝症候群とは何か?
代謝症候群は、1998年に世界保健機関(WHO)が最初に正式に定義し、その後、アメリカ心臓協会(AHA)や国際糖尿病連合(IDF)などが基準を細かく決めました。この病気の本質は、「内臓脂肪が増えること」がきっかけで、体全体の代謝が乱れ始めるという点です。単に太っているのではなく、お腹周りに脂肪がたまる「中心性肥満」が問題です。この脂肪は、単なるエネルギーの貯蔵場所ではなく、体に悪影響を及ぼす化学物質を放出する「悪玉臓器」とも言えます。
代謝症候群の診断には、5つの項目のうち3つ以上が基準値を超える必要があります。そのうち、ウエストサイズ、中性脂肪、血糖値は、最も重要な3つの要素です。他の2つは血圧とHDLコレステロール(善玉コレステロール)ですが、この3つがまず動きます。
ウエストサイズ:体の警報灯
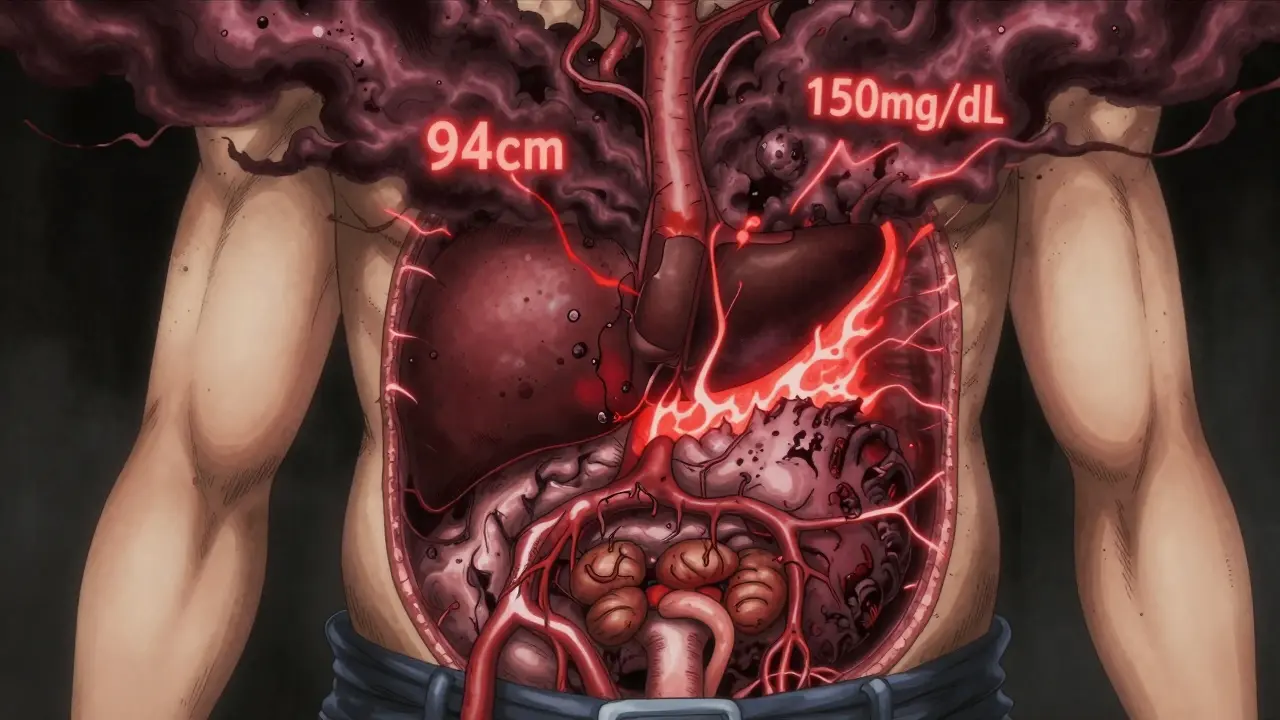
ウエストのサイズは、体脂肪の分布を示す最も簡単な目安です。男性で102cm以上、女性で88cm以上であれば、代謝症候群の基準を満たします。ただし、日本人や東南アジアの人々は、この基準よりも小さなウエストサイズでリスクが高まります。IDFの基準では、アジア人の男性は94cm、女性は80cm以上でリスクが上昇するとされています。
なぜこんなに小さな数値でも問題なのか? それは、お腹の中の脂肪(内臓脂肪)が、肝臓や筋肉に直接影響を与えるからです。皮下脂肪とは違い、内臓脂肪は血流に近いため、すぐに肝臓に脂肪酸を送り込みます。この脂肪酸が肝臓の働きを狂わせ、インスリンが効きにくくなる「インスリン抵抗性」を引き起こします。
研究では、ウエストが10cm増えるごとに、心臓病のリスクが10%上昇することが示されています。つまり、ウエストが100cmの人と110cmの人では、心臓病のリスクが大きく異なります。これは、BMI(体格指数)だけでは見えない危険です。痩せている人でも、お腹が出ていればリスクは高いのです。
中性脂肪:肝臓の過負荷
中性脂肪(トリグリセリド)が150mg/dL以上になると、代謝症候群の診断基準に該当します。しかし、この数値が200mg/dLを超えると、心臓病のリスクはさらに急上昇します。
なぜ中性脂肪が上がるのか? それは、ウエストの脂肪が原因です。内臓脂肪が放出する脂肪酸が肝臓に届くと、肝臓はそれを中性脂肪に変えて血液中に放出します。これが「VLDL」と呼ばれる脂質です。この脂質が増えると、血液がにごったようになり、動脈にプラーク(粥状斑)ができやすくなります。
さらに、中性脂肪が高いと、善玉コレステロール(HDL)が減ります。これは、血管を守る働きをするコレステロールです。HDLが減ると、動脈硬化が進みやすくなります。つまり、中性脂肪が高いということは、2重のダメージを受けている状態です。
食事で中性脂肪を下げるには、砂糖とアルコールが最大の敵です。清涼飲料水、ケーキ、お菓子に含まれる「添加糖」は、肝臓で中性脂肪に変わるスピードが非常に速いです。1日あたりの添加糖は、総カロリーの10%以下に抑えるのが推奨されています。アルコールも同様で、男性は1日2杯まで、女性は1杯までが目安です。
血糖コントロール:インスリンの限界
空腹時血糖値が100mg/dL以上になると、「境界型糖尿病(前糖尿病)」と呼ばれます。この段階では、まだ糖尿病とは診断されませんが、体はすでにインスリンに頼りすぎている状態です。
インスリンは、血糖を細胞に運ぶための鍵のような役割をします。しかし、内臓脂肪が増えすぎると、この鍵が細胞の鍵穴に合わなくなります。これが「インスリン抵抗性」です。体は対策として、インスリンをもっとたくさん分泌します。でも、それも限界があります。やがて、インスリンの分泌が追いつかなくなり、血糖値が上がり続けます。
この段階で放置すると、1年間に5〜10%の人が糖尿病になります。糖尿病 Prevention Programという大規模な研究では、生活習慣を変えるだけで、糖尿病の発症を58%も減らすことができることが証明されています。つまり、この段階は「もう少しで手遅れ」という危険な場所です。
3つの要素がつながる仕組み
ウエストサイズ、中性脂肪、血糖値は、それぞれ独立して動いているわけではありません。これらは、一つの悪循環の中でつながっています。
まず、お腹の脂肪が増える → 脂肪細胞が炎症物質を出す → 肝臓のインスリンの働きが悪くなる → 肝臓が余分な糖を作り出し、中性脂肪を大量に作る → 血液中の中性脂肪が増える → 筋肉のインスリンの効きが悪くなる → 血糖値が上がってくる → より多くのインスリンが必要になる → 脂肪細胞がさらに増える…
このループは、一度始まると、自分で止まらなくなります。だから、この3つの要素のどれか一つでも改善すれば、他の2つも自然と良くなり始めます。たとえば、ウエストを5cm減らすだけで、中性脂肪は30〜40mg/dL下がり、血糖値も改善することが研究で確認されています。

どうすれば改善できるのか?
代謝症候群の治療で、最も効果的なのは「生活習慣の見直し」です。薬を飲むよりも、食事と運動が効きます。
- 運動:週に150〜300分の有酸素運動(早歩き、自転車、水泳)が推奨されます。筋トレも加えると、筋肉が糖をより効率的に取り込むようになります。
- 食事:地中海式食事(魚、野菜、オリーブオイル、ナッツ、全粒穀物)は、心臓病のリスクを30%減らす効果があります。白米やパン、麺類を減らして、野菜や豆類を増やすだけでも効果があります。
- 減量:体重の5〜10%を減らすだけで、ウエストサイズ、中性脂肪、血糖値のすべてが改善します。たとえば、80kgの人が72kgになれば、十分な効果が期待できます。
薬は、生活習慣改善で効果が不十分な場合にのみ使います。血糖を下げる「メトホルミン」、中性脂肪を下げる「フィブラート」、血圧を下げる「ACE阻害薬」などが使われますが、これらは「対処療法」にすぎません。根本的な原因である「内臓脂肪」を減らさなければ、薬をやめたらまた元に戻ります。
今後の課題と未来の見通し
日本では、代謝症候群の人が年々増えています。2030年までに、先進国では成人の半数がこの状態になる可能性があります。特に、アジア人では、BMIが正常でもウエストが太い人が多く、従来の肥満の定義では見逃されがちです。
最近の研究では、「TyG指数」という新しい指標が注目されています。これは、「空腹時の中性脂肪」と「空腹時血糖」の値を組み合わせた数値で、インスリン抵抗性をより正確に測れる可能性があります。今後、この指数が診断の標準になるかもしれません。
また、腸内細菌のバランスと代謝症候群の関係も明らかになってきました。特定の細菌が増えると、脂肪の蓄積や炎症が進みやすくなることが分かっています。将来的には、腸内環境を整えることで、代謝症候群を予防する方法も登場するでしょう。
重要なのは、この病気は「治らない病気」ではないということです。ウエストサイズが減れば、中性脂肪は下がり、血糖値は改善します。30代、40代で気づけば、50代以降の病気を防ぐことができます。今日からできることは、お菓子や甘い飲み物を減らすこと、毎日30分歩くこと、そしてウエストのサイズを定期的に測ることです。
代謝症候群の診断基準は具体的に何ですか?
代謝症候群の診断には、5つの項目のうち3つ以上が基準を超える必要があります。1)ウエストサイズ(男性102cm以上、女性88cm以上)、2)中性脂肪150mg/dL以上、3)HDLコレステロール(男性40mg/dL未満、女性50mg/dL未満)、4)血圧130/85mmHg以上、5)空腹時血糖100mg/dL以上です。日本を含むアジア地域では、ウエストサイズの基準がやや低めに設定されています。
ウエストサイズが少し太いだけでも危険ですか?
はい、特にアジア人では、ウエストサイズが94cm(男性)や80cm(女性)を超えるだけで、代謝症候群のリスクが高まります。BMIが正常でも、お腹に脂肪がたまっている「隠れ肥満」は、内臓脂肪が増えており、心臓病や糖尿病のリスクが急上昇します。外見では痩せていても、お腹が出ている人は注意が必要です。
中性脂肪が高いと、なぜ心臓病のリスクが上がるのですか?
中性脂肪が高いと、肝臓から大量のVLDL(非常に低密度リポタンパク)が作られ、血液中に放出されます。このVLDLは、動脈の壁にたまり、プラーク(粥状斑)を形成します。また、中性脂肪が高いと、善玉コレステロール(HDL)が減り、血管を守る力が弱まります。150〜199mg/dLでは中程度のリスク、200mg/dL以上では高リスクとされています。
血糖値が100mg/dL以上だと、糖尿病になるのですか?
100〜125mg/dLは「境界型糖尿病(前糖尿病)」と呼ばれ、まだ糖尿病ではありませんが、糖尿病になる手前です。この段階で何もしないと、1年ごとに5〜10%の人が糖尿病になります。しかし、食事と運動で体重を5〜10%減らすだけで、糖尿病の発症を58%も防げる研究結果があります。早めの対策が非常に重要です。
薬を飲めば、代謝症候群は治りますか?
薬は一時的に数値を下げるだけで、根本的な原因(内臓脂肪)には働きません。メトホルミンやフィブラート、降圧薬は使われますが、これらは「対処療法」です。最も効果的なのは、ウエストサイズを減らすことです。体重の5〜10%減量で、薬を使わなくても、すべての数値が改善します。薬に頼らず、生活習慣を見直すことが、真の治療です。


コメント
Ryota Yamakami
この記事、本当に胸に刺さった。俺もウエスト102cm超えてたけど、毎日30分歩くようにしたら、3ヶ月で94cmまで減った。甘い飲み物やめたのが一番効いた。最初はつらいけど、体が軽くなるのを実感したら、続けられるようになるよ。
2月 13, 2026 AT 21:46
yuki y
中性脂肪200超えてたけど砂糖やめたら150まで下がった!お菓子やめたら生活変わるわー
2月 15, 2026 AT 10:06
Hideki Kamiya
ほんと?なんで政府はこの情報隠してるんだ?サプリ売ってる大手企業が後ろにいるんだろ?メトホルミンは薬品会社の陰謀だよ!
2月 16, 2026 AT 03:03
Keiko Suzuki
代謝症候群の改善は、決して無理なダイエットではなく、小さな習慣の積み重ねです。毎日お腹を触って「今日は少し柔らかくなったな」と感じること。それが、未来の自分への贈り物になります。焦らず、ゆっくり、でも確実に。
2月 17, 2026 AT 00:27
花田 一樹
薬で数値を無理に下げても意味ないって書いてあるのに、なんでみんな薬に頼るの?
2月 17, 2026 AT 14:00
EFFENDI MOHD YUSNI
この文脈において、内臓脂肪の「炎症性サイトカイン放出」がインスリン抵抗性の分子メカニズムを誘導している点は、極めて重要である。従って、単なる体重減少ではなく、脂肪細胞の機能的再プログラミングが不可欠である。この点を軽視する公共健康政策は、根本的な失敗を招く。
2月 18, 2026 AT 07:32
Ryota Yamakami
@1231 その通り。でも、そんな難しい話より、まずは「コンビニのジュースを水に変える」って行動が一番効くんだよ。俺はそうやって始めた。毎日、1本減らすだけでも、3ヶ月後には違う自分になってる。
2月 18, 2026 AT 12:56
花田 一樹
@1226 お前、ウエスト測ってないだろ?測ってないやつが「減った」って言うの、よくある。ちゃんとメジャーで測れよ。
2月 18, 2026 AT 19:53