広汎性不安障害の治療:SSRI、ベンゾジアゼピン、認知行動療法の比較

- 三浦 梨沙
- 14 3月 2026
- 14 コメント
広汎性不安障害(GAD)は、日常の出来事に対して過剰でコントロールできない不安や心配が6か月以上続く精神疾患です。肩のこり、疲れやすさ、集中力の低下、不眠、イライラ--これらは単なるストレスではありません。身体的症状が続くたびに、自分は何か悪いことが起きるのではないかと脅え続けます。日本でも、女性の約3.5%、男性の約1.7%が生涯のどこかでこの障害を経験します。治療には、薬物療法と心理療法の3つの主要な選択肢があります:SSRI、ベンゾジアゼピン、そして認知行動療法(CBT)。それぞれの特徴、効果、リスクを正しく理解すれば、自分に合った道が見つかります。
SSRI:効果は遅いが、長期的に安定する
SSRI(選択的セロトニン再取り込み阻害薬)は、エスシタロプラム(レクサプロ)、セルトラリン(ゾロフト)、パロキセチン(パキシル)などが代表的です。これらの薬は、脳内のセロトニンという神経伝達物質の量を増やして、不安を和らげます。しかし、効果が出るまでに2〜6週間かかります。薬を飲み始めた直後に「効かない」と感じてやめてしまう人が多いですが、それは正常な反応です。
臨床試験では、SSRIの有効率は50〜60%と報告されています。特に、不安と同時にうつ症状がある人には、SSRIが最も適しています。なぜなら、うつと不安は脳の同じ回路に関わっているからです。副作用としては、初期に胃の不快感や吐き気、性機能の低下(性欲減退、射精遅延)が起こることがあります。日本では、性機能の副作用が治療中止の主な理由の一つです。ただし、これらの副作用は1〜2週間で軽減することが多く、継続すれば7割以上の人が耐えられます。
SSRIの最大の強みは「持続性」です。薬をやめた後も、症状が再発しにくいというデータがあります。米国精神医学会のガイドラインでは、SSRIは広汎性不安障害の第一選択治療と明確に位置づけています。毎日1回、決まった時間に飲むだけ。生活に干渉せず、長期的に安心して使える薬です。
ベンゾジアゼピン:即効性はあるが、依存のリスクが高い
アルプラゾラム(エチゾラム、ゼナックス)、ロラゼパム(ラミクタール)、ディアゼパム(レンドルミン)などは、30〜60分で不安を劇的に和らげます。パニック発作の直前や、重要な会議の前、飛行機に乗る前--そんな緊急時に「救急薬」として使われてきました。
しかし、この即効性が裏目に出ます。脳は短期間でこの薬に慣れてしまい、効きが悪くなる「耐性」が生じます。6か月も続けると、40〜50%の人が「もっと飲まないとダメ」と感じ、量を増やし始めます。やめようとすると、逆に不安や不眠、手の震え、めまいがひどくなる「離脱症状」が起こります。中には、薬をやめた後の離脱症状の方が、もともとの不安よりつらいと感じる人もいます。
日本では、ベンゾジアゼピンの処方には厳しい制限があります。2〜4週間分しか出せず、再処方には必ず再評価が必要です。2020年以降、FDAはベンゾジアゼピンに「依存・離脱・認知機能低下」の警告を付けました。米国では、2015年から2023年までに処方量が18%減りました。これは、医師たちが「短期間だけ」にとどめるべきだと判断した結果です。つまり、ベンゾジアゼピンは「緊急時の補助薬」であって、日常の治療薬ではありません。
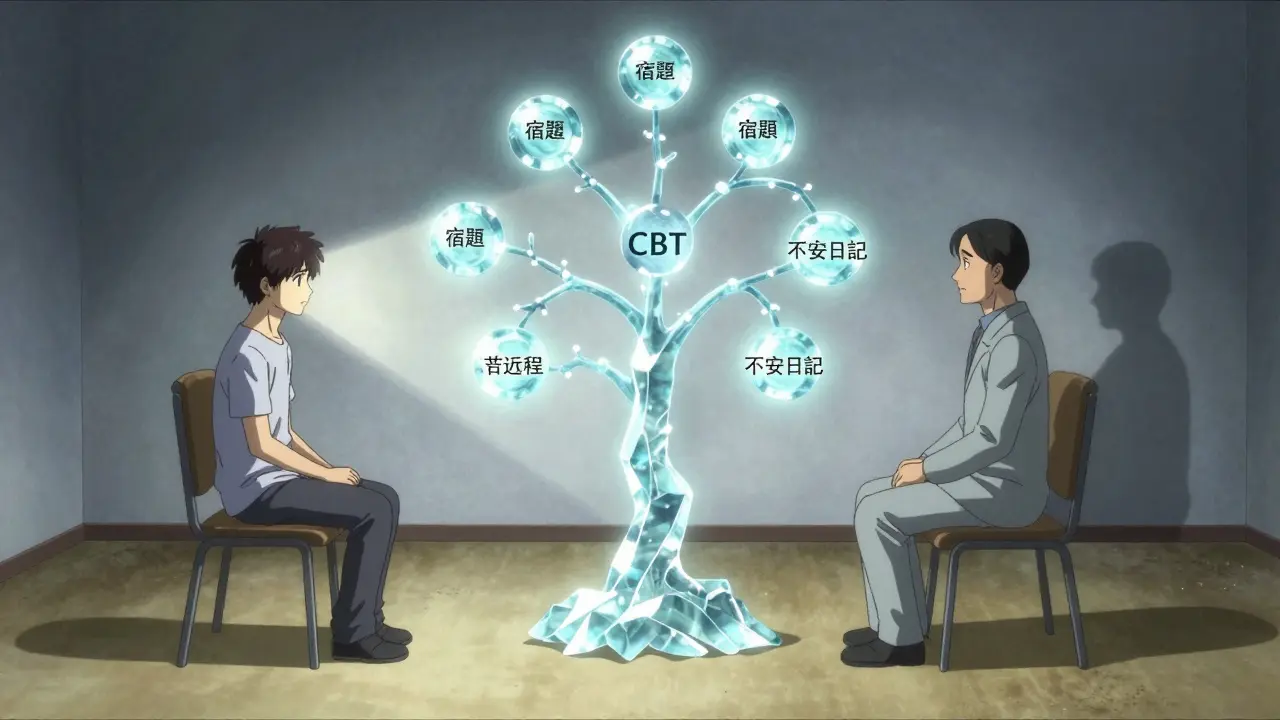
認知行動療法(CBT):薬ではない「スキル」を身につける
CBTは、薬とはまったく違うアプローチです。不安の原因を「脳の考え方」に求め、そのパターンを変える訓練をします。例えば、「会議で失敗したら、みんなに笑われる」「この頭痛は脳腫瘍のサインだ」--このような過剰な予測(認知の歪み)を、事実と照らし合わせて、少しずつ修正していきます。
治療は通常、12〜20回のセッションで構成されます。週に1回、50分間、専門のカウンセラーと向き合います。家では「不安日記」をつけたり、予期しない状況に少しずつ挑戦したり(例:電車に乗って1駅だけ移動する)する「宿題」があります。宿題をしっかりやる人は、治療効果が2.3倍も高くなります。
効果は、薬と同等。ただし、1年後に見ると、CBTを受けた人の再発率は25%。一方、薬をやめた人の再発率は45%です。なぜでしょうか? 薬は「症状を押さえ込む」だけですが、CBTは「不安とどう向き合うか」を学びます。たとえ薬をやめたとしても、そのスキルは一生ものです。日本では、CBTの専門家が少なく、1万人の人口あたり0.5人しかいません。セッション1回の自己負担は1万円〜1万5000円。保険適用は部分的で、経済的な負担が大きな壁です。
どれを選ぶべきか? 3つのシナリオ
「自分にはどれが合うの?」--そんな疑問に答えるために、3つの典型的なケースを考えてみましょう。
- 「今、とてもつらい。すぐ何とかしたい」 → ベンゾジアゼピン(短期間だけ)+SSRI(開始)
- 「薬は避けたい。でも、ずっと不安が続く」 → CBT
- 「不安に加えて、気分が落ち込む」 → SSRI
パニック発作や不眠で生活ができない状態なら、ベンゾジアゼピンを1〜2週間だけ使います。同時に、SSRIを始めます。2〜4週間後、SSRIの効果が出てきたら、ベンゾジアゼピンをやめます。これは、安全な「橋渡し」の方法です。
副作用が怖い、薬に頼りたくない、という人は、CBTが最適です。初期の不安や宿題のハードルは高いですが、10回目くらいから「自分でもコントロールできる」という感覚が生まれます。オンラインCBTアプリ(例:Woebot、SilverCloud)も保険適用され始め、日本でも導入が進んでいます。
うつと不安はセットで起こることが多いです。この場合、CBTだけでは十分でないことがあります。SSRIは、うつ症状にも効果があり、両方を同時に改善します。薬の副作用が心配なら、低用量から始め、徐々に増やす方法が推奨されています。

最新の動き:デジタルと個別化の時代
2023年、FDAは新しい薬「ズラノロン」を承認しました。これは、ベンゾジアゼピンと同じようにGABA受容体に作用するけれど、依存リスクがはるかに低い薬です。臨床試験では、離脱症状の発生率が5%と、ベンゾジアゼピンの25%を大きく下回りました。
また、遺伝子検査(例:GeneSight)で、あなたの体がどのSSRIに反応しやすいかを予測できる時代になりました。CYP2C19という遺伝子のタイプによって、効果や副作用が大きく変わるのです。これにより、試行錯誤の期間を減らすことができます。
最も大きな変化は、CBTのデジタル化です。スマホアプリで毎日10分、不安の思考パターンをトレーニングできます。米国では、1600万人以上がデジタルCBTを利用しています。日本でも、厚生労働省が2025年までにデジタル療法を保険適用する方針を示しています。
まとめ:長期的な安心を手に入れるには
広汎性不安障害の治療は、一瞬の楽ではなく、長期的な安定を目指すものです。
- ベンゾジアゼピンは「緊急用」。長期使用は避けてください。
- SSRIは「安定した効果」。副作用に耐える覚悟が必要です。
- CBTは「一生使えるスキル」。お金と時間がかかるけれど、再発率が半分です。
多くの人が、最初は薬に頼って、次にCBTへ移行します。それは自然なプロセスです。あなたが今、何を必要としているか--それが、正しい選択の鍵です。
広汎性不安障害の治療で、SSRIとベンゾジアゼピンの違いは?
SSRIは、セロトニンの働きを改善して不安を徐々に和らげる薬で、効果が出るまで2〜6週間かかりますが、長期的に使える安全性が高いです。一方、ベンゾジアゼピンは、30〜60分で即効性がありますが、依存や耐性が生じやすく、6か月以上使うとやめられなくなるリスクがあります。SSRIは「日常の治療」、ベンゾジアゼピンは「緊急時の補助」が基本です。
CBTは本当に効果があるのですか?
はい。複数の研究で、CBTはSSRIと同等の効果があり、1年後の再発率が半分以下であることが示されています。薬は症状を抑えるだけですが、CBTは「不安なときにどう考えるか」「どう行動するか」を学ぶので、薬をやめた後も効果が続きます。ただし、毎週のセッションと、自宅での練習(宿題)が必要です。
ベンゾジアゼピンは、一度使ったらやめられなくなるのですか?
必ずやめられなくなるわけではありませんが、6か月以上使い続けると、40〜50%の人が「量を増やさないと効かない」と感じ、やめようとすると強い離脱症状が出ます。そのため、医療機関では2〜4週間分しか処方せず、再処方には必ず再評価が必要です。短期間の使用なら、安全に使える薬です。
CBTは日本で受けやすいですか?
まだ難しいです。日本には、CBTの専門資格を持った心理療法士が非常に少なく、1万人あたり0.5人程度です。1回のセッションの自己負担は1万〜1万5000円で、保険適用は一部に限られます。しかし、2025年にはデジタルCBTアプリの保険適用が進む予定で、今後はアクセスが格段に良くなります。
SSRIの副作用で、性機能の低下は避けられませんか?
47%の人が経験する副作用ですが、必ずしも避けられません。しかし、低用量から始め、徐々に増量することで、多くの人が耐えられる範囲に抑えられます。また、エスシタロプラムやブプロピオンと併用するなど、副作用の少ない組み合わせも研究されています。副作用がひどい場合は、医師と相談して薬を変えることも可能です。


コメント
tomomi nakamura
SSRIって本当に効くのかな?自分もパキシル飲んでたけど、吐き気と性欲減退で3週間でやめた。でも、やめたら逆に不安が増してて、結局また飲み始めた。薬って、やめられないってことなの?
3月 14, 2026 AT 22:57
Hana Hatake
ベンゾジアゼピンは、緊急時以外は絶対に使わない方がいい。医師が『2週間分だけ』と決めてくれたのは、正しかった。依存のリスクは、物理的ではなく、心理的な『安心感の代替』として脳が覚えるから、やめると本当に怖い。
3月 16, 2026 AT 00:07
Ayana Women's Wellness
CBT、絶対に勧めたい!最初は『宿題?』って思ってたけど、不安日記をつけるだけで、自分の思考のクセが見えてきた。『会議で失敗したら笑われる』って思ってたけど、実際は誰も見てなかった。それだけで、1年後、再発率が半分って、納得する。
オンラインCBTアプリ、Woebot使ってるんだけど、毎日10分でいい。朝、通勤中にやるだけで、心が軽くなる。お金かかるって言うけど、1回のセッションよりずっと安いし、続けられる。
薬は『押さえ込む』、CBTは『乗り越える』。違いがわかると、人生変わる。今、不安でつらいなら、まずはアプリでいいから、やってみて。ほんと、効くよ。
3月 17, 2026 AT 11:59
ゆうや とみおか
SSRIの副作用で性機能低下って、日本じゃ本当に問題視されすぎだよな。アメリカでは『まあ、あるある』って感じなのに、日本だと『これじゃSEXできない』ってすぐやめる。それって、不安よりSEXを優先してんの?
3月 19, 2026 AT 04:47
Haru Chiaki
CBTの再発率が半分って、そのデータどこから来たの?サンプル数100人くらいの研究じゃ、統計的に意味ないよね。大規模研究はどこ?
3月 20, 2026 AT 10:12
YOSUKE MASU
ああ、もう一度SSRIを飲む気になった。でも、副作用が怖くて、1錠だけ半分に割って飲んでる。これって効いてるのか、それともプラセボなのか、自分でもわからない。でも、とりあえず『やってる感』があるから、安心する。そんなもんかな。
3月 20, 2026 AT 10:48
yuu tsuda
薬に頼るなんて、弱い人間の選択です。心の問題は、心で解決すべき。CBTなんて、お金と時間がかかるから、結局は『自分を助ける気になれない人』が選ぶ道です。私は、自己啓発本と瞑想で乗り越えました。
3月 20, 2026 AT 18:34
Taihei Takahashi
SSRIは、神経伝達物質のバランスを人工的に操作する行為であり、これは本質的に、人間の存在の自然な秩序を歪める。CBTは、自己の認知構造を再構築する『哲学的実践』である。薬は逃避、CBTは覚醒。この二元論は、現代精神医療の根本的矛盾を露呈している。
3月 21, 2026 AT 06:47
Yoshitaka Takano
政府はSSRIを推進してるけど、製薬会社の陰謀だよ。ベンゾジアゼピンは危険だって言ってるけど、実はもっと危険な薬が隠されてる。認知行動療法なんて、全部嘘。本当は電気ショック療法が正解なんだ
3月 21, 2026 AT 22:42
伊句馬 久貝
みんなの意見、すごく参考になる。自分はSSRIとCBTを並行してやってる。副作用はあったけど、少しずつ慣れた。CBTの宿題、最初は嫌だったけど、今は『今日の不安』を書き出すのが日課になってる。薬と心理療法、どっちか一方じゃなくて、両方でいいんじゃない?
3月 21, 2026 AT 23:40
Yoko Kanno
CBTって1万円もするの?それなら、YouTubeで『不安の治し方』って検索した方がずっとマシ。あの動画、めっちゃ役立った。薬もCBTも、全部金儲けの商売だよね。
3月 23, 2026 AT 18:27
Yury Fedorovsky
日本では、精神療法に対する理解が遅れている。ヨーロッパでは、CBTは保険適用の標準治療であり、医療システム全体がそれを支えている。日本も、2025年の保険適用を待つ必要はない。地域のNPOや大学病院で、すでに無料のCBTグループが存在する。探せば、必ず見つかる。
3月 24, 2026 AT 05:01
Yasushi Kida
ああ、SSRIの副作用で性欲がなくなった時、本当に死にそうだった。でも、カウンセラーに『それは、あなたの心が『不安』を抱えきれないから、『性』を閉ざしてるだけ』って言われて、涙が出た。薬は体を整える。でも、心を癒すのは、言葉と時間と、誰かに理解される経験だ。
CBTの宿題、『電車で1駅だけ行く』って、最初は怖すぎて行けなかった。でも、今日、初めてやってみた。一人で、駅のベンチに座って、3分間、深呼吸した。それだけで、『自分、頑張ってる』って、初めて思えた。
薬は、生きるための足場。CBTは、生きるための翼。
3月 25, 2026 AT 18:26
Tomonori Yanagida
SSRIは、アメリカの製薬会社が日本に押し付けた薬だ。日本は、自然療法や漢方で十分対応できるはず。西洋医学は、体を機械のように扱う。これは、日本文化に反する。
3月 27, 2026 AT 11:33