ジェネリック医薬品の生体利用能試験:何をテストし、なぜ必要なのか

- 三浦 梨沙
- 29 11月 2025
- 6 コメント
ジェネリック医薬品が、ブランド薬と同じ効き目を持つとどうして言えるのでしょうか?薬を飲んだ後、体にどれだけ吸収されるか、どれくらいの速さで吸収されるか--この二つのポイントが、ジェネリックが安全で効果的かどうかを決める鍵です。これが生体利用能(Bioavailability)の話です。
生体利用能とは何か
生体利用能とは、薬が体に吸収されて、血液中にどれだけ、そしてどの速さで到達するかを示す数値です。薬は口から飲んでも、胃や腸で溶けて血液に入り、やっと病気の原因となる部分に届きます。この過程で、吸収が少なければ効果が出ません。吸収が早すぎれば副作用が出る可能性があります。
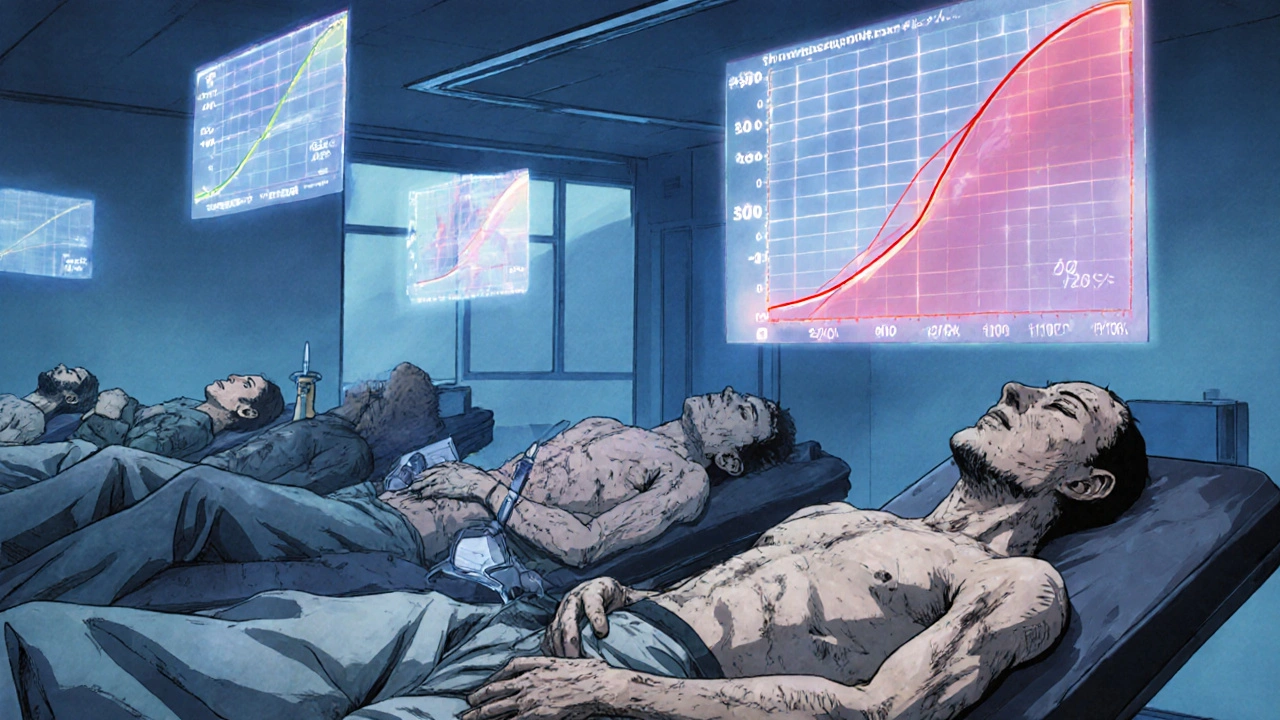
この吸収の「量」と「速さ」を測るのが、生体利用能試験です。具体的には、二つの指標で評価します。
- AUC(薬物濃度時間曲線下面積):薬が血液中にどれだけ長く、どれだけの量で存在したかを表します。これは「吸収の量」を示します。
- Cmax(最大血中濃度):薬が血液中に最も高い濃度になった瞬間の値です。これは「吸収の速さ」を示します。
たとえば、あるジェネリック薬のAUCがブランド薬の90%だった場合、それは吸収量が10%少ないことを意味します。Cmaxが116%なら、ピーク濃度が16%高いということです。しかし、単にこの数値が近いだけでは、認可されません。
なぜ80~125%の範囲が基準なのか
FDA(米国食品医薬品局)は、ジェネリック薬の生体利用能がブランド薬の80~125%の範囲内であれば、同等と認めるというルールを定めています。この数字は、偶然に決められたわけではありません。
1984年のハッチ・ワックスマン法によって、ジェネリックの認可は、新たな臨床試験をしなくても、生体同等性(Bioequivalence)のデータで済むようになりました。その根拠は、「吸収の量と速さが似ていれば、臨床的な効果や安全性もほぼ同じになる」という仮定です。
この80~125%の範囲は、臨床的に意味のある差が20%以内であるという医療専門家の合意に基づいています。つまり、AUCやCmaxがこの範囲に入れば、患者が感じられる効果の違いはほとんどない--というのが科学的根拠です。
ただし、ワルファリンやジゴキシンのような「治療指数が狭い」薬(効果と毒性の差が小さい薬)には、より厳しい基準が適用されます。この場合、90~111%の範囲が求められます。なぜなら、わずかな吸収の違いでも、血栓や不整脈といった重篤な副作用につながる可能性があるからです。
試験はどのように行われるのか
生体同等性試験は、通常、24~36人の健康な成人を対象に、クロスオーバー設計で行われます。つまり、参加者はまずブランド薬を飲んで、その後、数週間の洗浄期間を置いてからジェネリックを飲みます。逆に、ジェネリックを先に飲んで、後でブランド薬を飲むグループもいます。
それぞれの薬を飲んだ後、12~18回にわたって血液を採取します。1時間後、2時間後、4時間後、8時間後……と、薬の濃度がどのように変化するかを細かく記録します。このデータからAUCとCmaxを計算し、統計的に比較します。
重要なのは、90%信頼区間が80~125%の範囲内に収まることです。たとえば、AUCの平均比が1.00(つまり同じ)でも、信頼区間が75~130%なら、それは不合格です。なぜなら、実際の差が130%を超える可能性があるからです。逆に、平均比が0.95でも、信頼区間が85~105%なら合格です。この統計的厳密さが、ジェネリックの信頼性を支えています。
例外と難しいケース
すべての薬がこのルールで簡単に評価できるわけではありません。
たとえば、長時間効果の持続する製剤(延長放出型)では、単にAUCとCmaxを比べるだけでは不十分です。時間ごとの濃度変化のパターン全体を比較する必要があります。薬が徐々に溶けて、長く血中濃度を保つように設計されているからです。
また、甲状腺ホルモンのレボチロキシンや、免疫抑制剤のタクロリムスのような薬は、体内での吸収が個人差が非常に大きい(変動係数が30%以上)ことがあります。このような「高変動薬」には、FDAが「参照スケーリング平均生体同等性」(RSABE)という新しい方法を導入しています。この方法では、変動が大きいほど、認可範囲を75~133%まで広げることができます。これにより、効果のあるジェネリックが市場に出る機会が増えました。
さらに、吸入剤や軟膏、注射剤のような複雑な製剤では、血液中の濃度を測るのではなく、皮膚の反応や肺の機能変化など、直接的な「生理的効果」を測定する方法(生体効果試験)が使われます。
ジェネリックは本当に安全か
「ジェネリックに切り替えたあと、体調が悪くなった」という声を耳にすることがあります。特にてんかんの患者や高血圧の患者で、そのような報告がまれにあります。
しかし、実際のデータを見ると、そのような事例は極めて稀です。アメリカてんかん財団の調査では、2020~2023年の間に187件の報告がありましたが、そのうち12件(6.4%)のみが、生体同等性の問題と関連している可能性があるとFDAが判断しました。残りは、服薬の誤りやストレス、他の病気の影響などでした。
一方で、ジェネリック製薬協会(GPhA)のデータでは、アメリカの患者の90%が、ジェネリックとブランド薬の効果の違いを感じていないと答えています。また、薬の研究者の中には、47件の生体同等性試験を経験した上で、「合格したすべてのジェネリックは、ブランド薬とまったく同じように働いた」と語る人もいます。
FDAは、過去30年間で15,000件以上のジェネリックを認可してきましたが、生体同等性の基準だけが原因で治療に失敗したという報告は、一度もありません。

未来の生体同等性試験
今、生体同等性試験は大きく変わりつつあります。
従来は、必ず人間を対象にした臨床試験が必要でしたが、今後は「コンピュータモデル」が活用される可能性があります。FDAは2023年、人工知能(AI)を使って、薬の成分や製造方法からAUCを予測する研究をMITと共同で進めています。すでに150種類の薬で、87%の精度で吸収量を予測できました。
また、薬が体内でどう溶けるかを実験室で再現する「in vitro-in vivo correlation(IVIVC)」という技術も進化しています。これにより、人間の試験を減らし、開発時間を短縮できる可能性があります。
ただし、これらの技術はまだ補助的な段階です。生体同等性の最終判断は、依然として人間の血液データに基づいて行われます。なぜなら、体の反応は、薬の化学構造だけでは予測できないからです。
結論:ジェネリックは信頼できる
生体利用能試験は、単なる「薬の濃度を測る」作業ではありません。それは、患者の命を守るための、厳密な科学的チェックです。
ジェネリックは、ブランド薬と同じ成分を、同じ量で、同じ形で作っています。そして、その吸収の仕方が、臨床的に問題がない範囲内にあることを、統計的に証明しなければ、市場に出せません。
薬の価格を下げ、多くの人が治療を受けられるようにする--それがジェネリックの使命です。そして、その使命を果たすために、生体利用能試験は、世界中で最も厳しく、最も信頼される評価手法の一つなのです。


コメント
risa austin
本稿は、生体同等性の科学的根拠を非常に丁寧に整理されており、学術的な価値が高いと感じました。特にAUCとCmaxの統計的解釈の部分は、薬学教育の教材としても十分に活用できる水準です。このレベルの説明が一般に広まれば、ジェネリックへの偏見は徐々に解消されるでしょう。
12月 1, 2025 AT 10:29
Taisho Koganezawa
80~125%という範囲は、本当に「臨床的に意味がない差」なのか?それとも、製薬企業の利益を守るための妥協点ではないのか?人間の体は単なる化学反応の集合体ではない。個体差、腸内フローラ、遺伝子多型、食事の影響--これらを無視して「平均値」で判断するこのシステムは、科学ではなく、統計的神話にすぎない。FDAが認めたから安全?そんな甘い考えで命を預けるのか?
12月 2, 2025 AT 03:10
Midori Kokoa
ジェネリックって本当に安心して飲めるんだね。この説明で納得できました。ありがとうございます。
12月 3, 2025 AT 16:46
Shiho Naganuma
日本はなぜこんなに甘い基準でジェネリックを認めるのか?アメリカの基準を真似して、国産薬の品質を下げているだけだ。外国の製薬会社に市場を奪われているんだよ。このままでは、日本の医療は崩壊する。国民の健康より、コスト削減が優先されている。情けない。
12月 3, 2025 AT 23:10
Ryo Enai
AIで薬の吸収予測?ほんと?じゃあ人間の試験は嘘だよな?FDAはみんな嘘ついてる。薬の効き目は全部コントロールされてる。君らは気づいてないけど、薬は脳を操作してるんだ。ワクチンもジェネリックも全部同じシステム。俺は飲まない。1768000200
12月 4, 2025 AT 13:22
依充 田邊
おお、『生体同等性』って言葉を並べて、まるで聖書の如く信じ込ませるこの手口、もう何十年も見てるよ。『90%の患者が違いを感じない』って?じゃあ残りの10%は誰?死んだの?それとも『効果がない』って言ってる患者の声を、製薬会社が『ストレス』って一言で片付けてるだけじゃないの?
君たちは、『統計的合格』を『医療的安心』と混同してる。まるで、『この橋は耐荷重10トン』って書かれてたから、11トンのトラックで渡っても大丈夫だと思ってるようなもんだよ。
レボチロキシンで体調崩した人の声は、全部『服薬ミス』ってことにしてる?それ、君の親が甲状腺薬を飲んで突然心不全で倒れたって話しても、『統計的に問題ないから大丈夫』って言い切れる?
ジェネリックが安いからって、それを『正義』みたいに語るの、やめてくれ。価格と安全は、別次元の話だ。そして、AIで予測できるって?じゃあ、次はロボットが薬を処方するのか?
科学の名の下に、人間の痛みを無視するこの文化が、一番怖いよ。
12月 4, 2025 AT 17:55