国際サプライチェーン:外国製造への依存と薬品不足の実態

- 三浦 梨沙
- 5 3月 2026
- 12 コメント
国際サプライチェーンは、薬品が世界中でどう作られ、届くかを決める命綱だ。でも、その仕組みは今、大きな危機に直面している。2024年、アメリカで発生したインスリンの品薄は、日本でも処方遅れを引き起こした。日本では、抗がん剤や抗菌薬、高血圧薬の多くが中国やインドで製造されている。これらの国で生産が止まれば、日本国内の病院は在庫切れに陥る。これは偶然ではない。これは設計されたシステムの弱点だ。
薬品の7割は海外で作られている
日本が輸入する医薬品の約70%は、中国やインドで製造されている。特に活性成分(API)と呼ばれる薬の核心部分は、中国が世界の85%を占める。インドはその後を追い、最終的な錠剤や注射剤のパッケージングを担う。この構造は、コスト削減という目的で20年以上かけて築かれた。中国の労働コストはアメリカの1/5、インドは1/8だ。企業は、これに魅力を感じて生産を移した。
だが、この「安さ」には大きな代償が隠れている。2020年以降、コロナ禍、ウクライナ戦争、台湾海峡の緊張、インドの輸出規制--これら一連の出来事が、薬品の供給を一気に揺るがした。2024年、アメリカのFDAは、抗生物質「セフタジジム」の供給停止を発表。その原因は、中国の工場で発生した水質汚染だった。日本では、この薬の代替品が手に入らず、入院患者の治療が遅れた事例が複数報告された。
供給網の脆弱さは数字で明らか
2025年、国際貿易協会の調査によると、製薬企業の94%が「原材料調達」を最も脆弱な部分と認識している。中国からアメリカへの輸送時間は、2019年と比べて50%増加。日本からの輸入品も同様の遅延を経験している。在庫を減らす「ジャストインタイム」方式は、コストを抑える一方で、リスクを高めた。2022年までは、薬品メーカーは平均して1か月分の在庫しか保有していなかった。今は、その数字が1.5か月にまで上がった。それでも足りない。
さらに、2025年現在、製薬業界の33%が「国際貿易を管理する人材が足りない」と嘆いている。専門家が減り、経験者が引退した後、後継者が育っていない。この人材不足は、サプライチェーンの監視ミスや、規制違反の見逃しを招いている。ある製薬会社の担当者は、中国の工場から送られてきた薬の検査報告書に、数値の不一致があったのに気づけず、3週間後に製品が回収されたと語った。
代替策は存在するが、コストは跳ね上がる
この問題に対する解決策は、いくつかある。一つは「近接調達」--つまり、アメリカやメキシコ、東南アジアの国々に生産拠点を分散させること。メキシコへの生産移転は、太平洋を渡る船便より30〜40%輸送コストを削減できる。しかし、労働コストは中国の2倍以上になる。もう一つは「多極化調達」--一つの国に頼らず、3〜4カ国に分けて生産させる戦略だ。
ある大手製薬会社は、抗ウイルス薬の活性成分を中国、インド、韓国、ドイツの4カ所で製造するように変更した。結果、2024年の供給中断日数は、以前の120日から45日まで減った。だが、その代償は大きかった。システムの再構築に2年、投資額は23億円に上った。その上、各工場の品質管理基準を統一するのに、ブロックチェーンによる追跡システムを導入。IT投資は30%増加した。
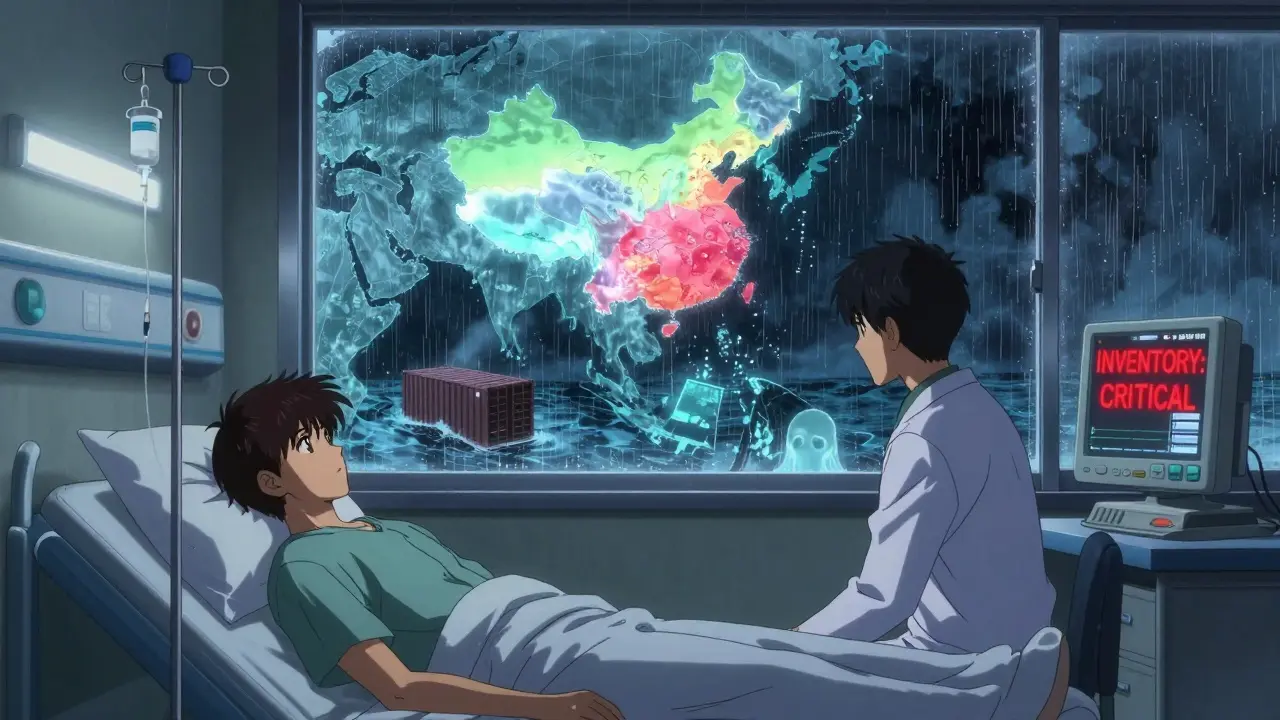
日本は「安全」を犠牲にして「安さ」を選んだ
日本は、薬品の価格を抑えるために、海外製造に依存する道を選んだ。医療費の抑制という目的は正しかった。だが、その選択は、国民の健康を守るという基本的な責任を軽視した。2025年、厚生労働省は、国内の主要薬品53種について、供給リスクを評価するリストを作成した。その中で、12種が「非常に高いリスク」、21種が「高いリスク」と評価された。この中には、糖尿病治療薬、てんかん薬、心臓病の救命薬が含まれている。
一方、欧州連合(EU)は、2023年から「戦略的医薬品自主性」政策を打ち出し、自国内での生産を強化している。ドイツとフランスは、活性成分の国内生産比率を2030年までに50%まで引き上げると宣言した。日本は、そのような政策をまだ持っていない。政府は「市場原理」を優先し、企業に任せてきた。
未来は「多極化」か「再本土化」か
2025年、世界の製造業の78%が、供給網の多極化を進めている。だが、完全に「日本に戻す」ことは現実的ではない。アメリカの労働コストは中国の4.8倍だ。日本はさらに高い。だから、現実的な道は「分散」だ。
今、日本で動き始めているのは、東南アジアとの連携だ。ベトナム、タイ、マレーシアの工場に、日本企業が技術支援を提供し、品質管理基準を共有する取り組みが広がっている。ある製薬会社は、ベトナムの工場にAIを導入し、製品の異常検知精度を99.1%まで高めた。このモデルは、中国の工場よりも安全で、インドよりもコストが低い。
また、政府が支援する「マイクロファクトリー」の導入も進んでいる。小さな工場で、少量の高価な薬を国内で生産する。これにより、緊急時の対応が格段に速くなる。だが、初期投資は従来の工場の1.4倍かかる。だから、まずは高リスク薬品に限定して導入している。
あなたが気づかない「薬の供給危機」
薬品不足は、病院の棚が空になるという形で現れる。だが、それだけではない。在庫が足りないと、医師は代替薬を処方する。副作用が強い薬、効果が弱い薬、飲み合わせが複雑な薬--これらは、患者の生活の質を下げ、入院リスクを高める。ある糖尿病患者は、インスリンが手に入らず、2か月間、食事制限を厳しくした結果、血糖値が乱れて入院した。彼女は「薬が届かない」のではなく、「システムが壊れた」ことを経験した。
2025年、国際貿易協会の調査では、56%の企業が「製品の提供を減らしたり、新製品の発売を延期している」と答えた。これは、薬だけではない。医療機器、診断キット、ワクチンの供給にも影響している。日本は、この「見えない危機」に、まだ本気で向き合っていない。
何ができる?個人レベルでできること
個人が直接できることは限られている。だが、少なくとも「知る」ことはできる。薬のパッケージに「製造国」が書かれているか、確認してみよう。多くの薬は、中国やインド製だ。それが悪いというわけではない。ただ、それが「唯一の選択肢」であることに、気づく必要がある。
医療機関や薬局に、「薬の供給状況を公開してほしい」と声を上げることも、一歩だ。2025年、ある地方病院が、在庫状況をホームページに掲載し始めた。患者は、その情報をもとに、他の病院に移動したり、代替薬をリクエストしたりできるようになった。この小さな変化が、大きなシステムの改善につながる。
薬は、単なる商品ではない。命をつなぐ道具だ。国際サプライチェーンが、その道具をどう作っているか--その仕組みを理解し、問い続けることが、次の危機を防ぐ第一歩だ。
なぜ日本の薬は海外で作られているの?
日本は1990年代から、製薬コストを抑えるために、中国やインドの工場に生産を委託してきました。これらの国では労働コストが安く、化学合成技術も高度です。日本の企業は、価格競争に勝つために、海外生産を選びました。結果として、現在、日本で使われる薬の7割以上が海外で製造されています。
供給が止まると、具体的に何が起こるの?
薬が手に入らなくなると、病院は代替薬を使わざるを得なくなります。代替薬は効果が弱かったり、副作用が強かったりします。糖尿病や高血圧の薬が不足すれば、患者の健康状態が悪化し、入院が増えます。緊急時に必要な薬がなければ、命に関わる事態にもなりかねません。
日本は海外依存から脱却できるの?
完全に「日本製」に戻すのは現実的ではありません。しかし、リスクを減らすことは可能です。たとえば、高リスク薬品の一部を国内や東南アジアで生産する「多極化」戦略を進めるべきです。マイクロファクトリー(小規模高度工場)や、AIを使った品質管理を活用すれば、コストを抑えつつ安全性を高められます。
政府は何をすべきか?
政府は、製薬業界の供給網を「国家のインフラ」として位置づけるべきです。在庫の最低限基準を法律で定め、海外依存のリスクを評価する公的リストを作成する必要があります。また、国内での生産を支援する補助金や、技術移転の支援も必要です。欧州のように、「医薬品の自立」を戦略目標にすべきです。
今後、薬品不足は減るのか?
2025年現在、世界の製造業の78%が供給網を多極化しています。中国の生産停止や海運遅延の影響で、企業は「一つの国に頼らない」方向に動いています。日本もこの流れに乗り遅れれば、今後も繰り返し薬品不足に見舞われます。しかし、動き始めれば、3〜5年で改善の兆しが見え始めます。



コメント
Taihei Takahashi
このサプライチェーンの脆弱性は、新自由主義的効率性の破綻そのものだ。ジャストインタイムという神話は、資本の流動性を最大化するための装置に過ぎず、人間の生命を維持するための医薬品という『公共財』の本質を無視している。中国の工場が水質汚染で停止したとき、我々が失ったのは単なる薬ではない。『安全』という社会的契約そのものだ。
この構造は、『コスト最小化』という経済的合理主義が、『生存の保障』という倫理的義務を圧倒した結果の産物である。EUが戦略的自立を掲げる理由は、単なる経済競争ではなく、『生命の主権』を国家が再確保するための政治的決断だ。日本は、まだ『市場』という神に祈っている。それは、神殿が火事になっても、『市場が調整する』と信じる狂信者の姿に他ならない。
3月 6, 2026 AT 22:17
Yoshitaka Takano
中国の工場が水質汚染で止まったってそれだけじゃないんだよ アメリカのFDAが中国製薬企業に監査を強化したって報道されたでしょ でもそれって実は中国の政府がアメリカに迎合して監査を許可したって話だよ つまり中国はアメリカの要求に従って監査をウチでやるふりをしてるだけで 本当は監査はしてないんだよ だから薬の品質が保てないんだよ これは中国の陰謀だ 中国は日本を弱体化させるために薬の供給をコントロールしてるんだ アメリカも同じだ 日本はこのままでは滅びる
3月 7, 2026 AT 23:00
伊句馬 久貝
確かに海外依存にはリスクがある。でも、中国やインドの製薬企業が技術的に劣っているという話ではない。むしろ、彼らの化学合成技術は世界トップレベルだ。問題は、『一つの国に依存する』という構造そのものだ。
だからこそ、多極化が正解。東南アジアの工場に技術移転して、品質管理の基準を日本と共有する。ベトナムのAI検査システムのように、『安さ』ではなく『信頼性』を価値とする新しいモデルが生まれている。これは、単なるコスト削減ではなく、『信頼のネットワーク』を構築する戦略だ。
日本がすべきは、『中国を敵視する』のではなく、『多様なパートナーと協力する』こと。技術と信頼の橋を、東南アジアに架けるべきだ。
3月 8, 2026 AT 06:19
Yoko Kanno
薬が中国製ってそれだけ? でも実は全部アメリカの会社の下請けで作られてるんだよ? 中国の工場で作っても、特許はアメリカの製薬大手が持ってるし 利益の9割はアメリカが取ってるんだよ 日本は中国に薬を頼ってるって勘違いしてるけど 本当はアメリカに搾取されてるだけだよ このシステムって アメリカが世界を支配するための仕組みなんじゃない? 日本は気づいてないけど ずっと植民地状態だよ
3月 8, 2026 AT 07:27
masao akashi
この記事、めっちゃリアルだな。薬のパッケージに『Made in China』って書いてあるの、見逃してたけど、実は毎日飲んでる薬のほとんどがそれだったんだ。ショック。
でも、だからって中国を悪者にするのは違う。中国の工場は、世界の薬の85%を支えてるんだぞ。問題は、『監査の透明性』と『供給の分散』だ。
僕が思うに、『マイクロファクトリー』は正解の一つ。高リスク薬を小規模で国内生産。コストは高いけど、命のためなら仕方ない。それに、AIで異常検知精度99.1%って、それって『人間の目より正確』ってことだよ。技術でリスクを減らす。これ、未来のあり方じゃないか?
そして、患者が『在庫状況を公開しろ』って声を上げる。それが、システムを変える最初の一歩だ。小さな火が、大きな炎になる。
3月 9, 2026 AT 04:23
大本 萌景
日本が海外に頼ってるって? それなら日本がもっと頑張ればいいだけだろ 中国に頼るなんて恥ずかしくないのか 日本は戦後からずっと技術力で世界をリードしてたのに 今じゃ薬まで中国に作らせといて 国民の命を他人に任せてるのか もう一度日本製を取り戻せ 政府は補助金を出してでも国内生産を強化しろ 中国に依存してる国は全部ダメだ 日本はアジアの盟主なんだから 自立せよ それだけのこと
3月 9, 2026 AT 15:53
kajima nana
すごくためになる記事でした!🥺
薬のパッケージに製造国を確認するって、本当に簡単で、でも超大事な行動だなって思った。
私も今日、処方された薬を見てみたけど、『Made in India』だった。びっくりしたけど、これって普通のことなんだね。
これからは、病院の在庫情報を見て、『代替薬』の話も積極的に聞くようにしようと思ってます。
小さな行動が、大きな変化を生む。応援してます!💪
3月 11, 2026 AT 02:11
Mayumi Uchida
本稿は、医薬品供給の国際的依存構造を、経済学的・倫理的視点から鋭く分析している。特に、ジャストインタイム方式のリスクと、国家の責任の所在に関する議論は、公共政策の基本原則に照らして極めて重要である。
日本政府が『市場原理』を優先してきたことは、短期的財政効率の観点からは妥当であった可能性があるが、長期的公共安全の観点からは、構造的失敗と評価されるべきである。
今後、医薬品の供給は、『経済的商品』ではなく、『生命維持インフラ』として、憲法第25条(生存権)に基づく国家の義務として再定義されるべきである。
3月 11, 2026 AT 06:56
kazumi sakurai
お前らマジで中国の工場の水質汚染で薬が足りなくなったって本気で思ってる? 笑わせるなよ それってアメリカの陰謀だよ 中国は自国の薬を全部隠してるんだよ だってアメリカの製薬会社が中国に工場作らせたのは 日本とEUを弱体化させるためなんだよ 中国は薬を全部売ってるわけじゃない 必要ない分は全部燃やしてるんだよ だから日本は薬が足りないって嘘をつかれてるんだよ これ全部アメリカの情報戦だよ 中国は悪くない アメリカが悪い 日本はもっと中国を信用しろよ 中国は友達だよ
3月 12, 2026 AT 04:54
Noriyuki Kobayashi
東南アジアへの技術移転は、非常に健全な方向性です。しかし、そのプロセスには、日本の製薬企業が持つ『品質管理のノウハウ』という無形資産の継承が不可欠です。
単に設備を輸出するのではなく、『人』を通じて『基準』を伝える。日本の技術者が現地で3年間、工場に常駐し、検査手順を一から指導する。これが、『信頼の構築』の本質です。
また、政府が主導する『マイクロファクトリー』の補助金は、単に建物を建てるのではなく、『人材育成』に70%以上を充てるべきです。技術は、建物ではなく、人の手の中に生きるのです。
3月 13, 2026 AT 20:30
tomomi nakamura
薬の供給が不安定って、実はもっと身近なところで起きているんだよね。
最近、処方された抗生物質が『在庫切れ』で、代替薬に変更されたんだけど、副作用で吐き気がひどくて…。医師も『仕方ない』って言ってた。
でも、それが『システムの問題』だって気づいたのは、この記事を読んでから。
薬のパッケージに『Made in China』って書いてあるの、今まで全然気にしてなかった。これからは、ちょっとだけ見てみようと思う。
小さな気づきが、大きな変化の始まりかもしれない。
3月 15, 2026 AT 14:35
Taihei Takahashi
ああ、君たちの反応が、まさにこのシステムの病巣を如実に表している。『中国は悪』『アメリカは陰謀』『日本が頑張れ』--どれも、問題の本質から目を背けた、感情的な反応だ。
真の解決は、『敵を特定する』ことではない。『構造を変える』ことだ。
日本がすべきは、『中国の工場を非難する』のではなく、『その工場の品質管理を日本が共に改善する』こと。技術を提供し、監査基準を共有し、AIを導入する。これが、『信頼の再構築』だ。
そして、政府が『市場』から『公共財』へと思考を転換する。それこそが、次世代の医療の礎である。
3月 15, 2026 AT 15:58